ePA: Struktur da, Nutzung schwach – Wo die Digitalisierung des Gesundheitswesens ins Leere läuft
Die elektronische Patientenakte (ePA) ist seit Januar 2025 bundesweit verfügbar – doch nur rund 20 Prozent der gesetzlich Versicherten in Deutschland nutzen sie bislang aktiv. Das zeigt eine aktuelle Umfrage des Instituts Civey im Auftrag von Pharma Deutschland. Rund 80 Prozent der Bevölkerung kennen das Angebot, aber nur eine Minderheit greift im Alltag darauf zurück. Die ePA reiht sich damit ein in eine lange Liste digitaler Projekte, bei denen technische Infrastruktur vorhanden ist, die Nutzung aber hinter den Erwartungen zurückbleibt.
Digitale Gesundheitsdaten: Ein theoretischer Schatz
Die Erwartungen an die ePA sind hoch. Sie soll medizinische Informationen bündeln, Prozesse vereinfachen und die Versorgung verbessern. Im Idealfall liegen Arztbriefe, Laborwerte und Medikationspläne digital vor, jederzeit abrufbar für Ärztinnen, Kliniken und Apotheken – mit Zustimmung der Patientin oder des Patienten. Das soll nicht nur die Kommunikation zwischen Behandlern verbessern, sondern auch Doppeluntersuchungen vermeiden und Risiken wie Wechselwirkungen schneller erkennbar machen.
Hinzu kommt die sogenannte Sekundärnutzung: Anonymisierte Daten aus der ePA können helfen, Therapien besser zu steuern, Arzneimittel realistischer zu bewerten und Forschung zu beschleunigen. Doch diese Möglichkeiten bleiben bisher weitgehend theoretisch. Eine Akte, die zwar technisch existiert, aber im Alltag nicht genutzt wird, schafft keine neuen Erkenntnisse.
Wer nutzt – und wer nicht?
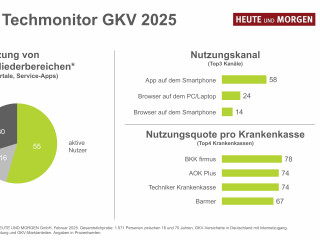
Die Detailergebnisse der Civey-Umfrage zeigen: Vor allem junge Erwachsene zwischen 18 und 29 Jahren (28,7 Prozent) sowie Menschen in Ostdeutschland (24,0 Prozent) nutzen die ePA überdurchschnittlich häufig. Männer (22,1 Prozent) greifen zudem öfter zur digitalen Akte als Frauen (15,1 Prozent). Diese Unterschiede deuten auf einen klaren Zusammenhang mit technischer Affinität, aber auch mit regionalen Versorgungsstrukturen hin.
Entscheidend ist: Die Nutzung wird nicht primär durch gesundheitliche Notwendigkeit gesteuert, sondern durch digitale Erfahrung, Vertrauen und Zugänglichkeit. Damit öffnet sich eine soziale Schere in der digitalen Gesundheitsversorgung. Wer digital affin ist, nutzt – wer nicht, bleibt außen vor.
Digitale Lücke statt Versorgungsvorteil
Eigentlich sollte die ePA ein standardisierter Zugangspunkt sein – für alle, unabhängig von Alter, Region oder Bildung. Doch in der Praxis entstehen neue Barrieren. Viele Arztpraxen sind technisch noch nicht eingebunden. Die notwendige Schnittstellentechnik ist nicht flächendeckend etabliert. Auch Schulungen und Prozesse fehlen oft. Patientinnen und Patienten berichten, dass ihnen nicht klar sei, wie sie die ePA aktivieren und einsetzen können. Hinzu kommen verunsichernde Debatten um Datenschutz, die den Zugang zusätzlich erschweren.
Die ePA zeigt damit ein strukturelles Grundproblem: Digitalisierung im Gesundheitswesen wird häufig top-down gedacht – von der Technik her, nicht vom Bedarf. Was fehlt, ist ein konsequenter Fokus auf Integration, Alltagstauglichkeit und Nutzenkommunikation.
Sekundärnutzen ohne Primärverwendung?
Die Pharmaindustrie weist zu Recht auf das Potenzial der ePA für Forschung und Versorgung hin. Pseudonymisierte Gesundheitsdaten könnten helfen, Arzneimittel in realen Anwendungssituationen besser zu verstehen. Sie könnten dazu beitragen, Therapien stärker an individuelle Risikoprofile anzupassen. Doch diese Fortschritte setzen eine breite Datengrundlage voraus – und die entsteht nur durch flächendeckende Nutzung.
Solange die ePA kaum genutzt wird, bleibt der Wert der Sekundärnutzung begrenzt. Wer nicht dokumentiert, erzeugt keine verwertbaren Daten. Die vielzitierte Datenhoheit der Patientinnen und Patienten bleibt ohne Handlungsmöglichkeiten theoretisch.
Nutzung statt Technik – wo der Engpass liegt
Der technische Rahmen steht, aber viele Versicherte wissen nicht, wie sie die ePA im Alltag sinnvoll einsetzen. Auch in den Praxen fehlt es häufig an klaren Abläufen, Schulung und digitaler Unterstützung. Der Engpass liegt nicht bei der Infrastruktur – sondern bei der Umsetzung. Eine gut programmierte Anwendung allein reicht nicht. Sie muss erklärt, in Versorgungsprozesse eingebettet und aktiv vermittelt werden. Der Gesetzgeber hat hier eine Struktur geschaffen, die zwar funktioniert, aber zu selten genutzt wird, weil sie nicht als hilfreich erlebt wird.
Damit die ePA mehr ist als ein Symbolprojekt, braucht es mehr als Technik: Es braucht einfache Zugänge, verlässliche Standards, funktionierende Schnittstellen – und ein Gesundheitswesen, das die Digitalisierung nicht als Zusatzaufgabe sieht, sondern als Teil der Versorgung.
Themen:
LESEN SIE AUCH
Elektronische Patientenakte wird Pflicht – Gesundheitswesen vor entscheidender Weichenstellung
AXA und DBV starten elektronische Patientenakte für Krankenvollversicherte
HEUTE UND MORGEN stellt „Techmonitor GKV 2025“ vor
Deutsche Sozialversicherung fordert klare Regeln für digitale Verwaltung in Europa
Unsere Themen im Überblick
Themenwelt
Wirtschaft
Management
Recht
Finanzen
Assekuranz
Parkinson durch Pestizide als Berufskrankheit anerkannt

Warum Rückenschmerzen oft kein Rückenproblem sind
ApoVWG sprengt Milliarden-Einsparungen: Warum die Regierung den Arzneimittelmarkt politisch entschärft statt die GKV zu stabilisieren
Ärztetag vor Konfliktkurs: Ärzte warnen vor Sparpolitik mit Folgen für die Versorgung
Die neue Ausgabe kostenlos im Kiosk
Werfen Sie einen Blick in die aktuelle Ausgabe und überzeugen Sie sich selbst vom ExpertenReport. Spannende Titelstories, fundierte Analysen und hochwertige Gestaltung – unser Magazin gibt es auch digital im Kiosk.