Weniger stationär, mehr ambulant: Wie der AOK-Krankenhaus-Report die neue Logik der Klinikreform offenlegt
Der Sparzwang ist inzwischen der eigentliche Motor der Krankenhausreform. Genau das macht der AOK-Krankenhaus-Report 2026 in ungewöhnlicher Offenheit sichtbar. Hinter Begriffen wie Ambulantisierung, Leistungsgruppen oder Vorhaltefinanzierung steht längst nicht mehr nur die Debatte über bessere Versorgung, sondern die Frage, wie ein über Jahrzehnte gewachsenes stationäres System unter Bedingungen von Fachkräftemangel, alternder Gesellschaft und begrenzter Beitragsbasis überhaupt noch finanzierbar gehalten werden kann.
Der Report beschreibt damit faktisch den Übergang von einer expansiven Gesundheitspolitik zu einer Logik aktiver Ressourcensteuerung. Krankenhäuser werden nicht mehr primär als flächendeckende Infrastruktur betrachtet, sondern zunehmend unter Effizienzgesichtspunkten bewertet: Welche Leistungen müssen wirklich stationär erbracht werden? Welche Vorhaltung ist noch finanzierbar? Und welche Strukturen binden Personal und Kapital, ohne einen entsprechenden Versorgungsnutzen zu erzeugen?
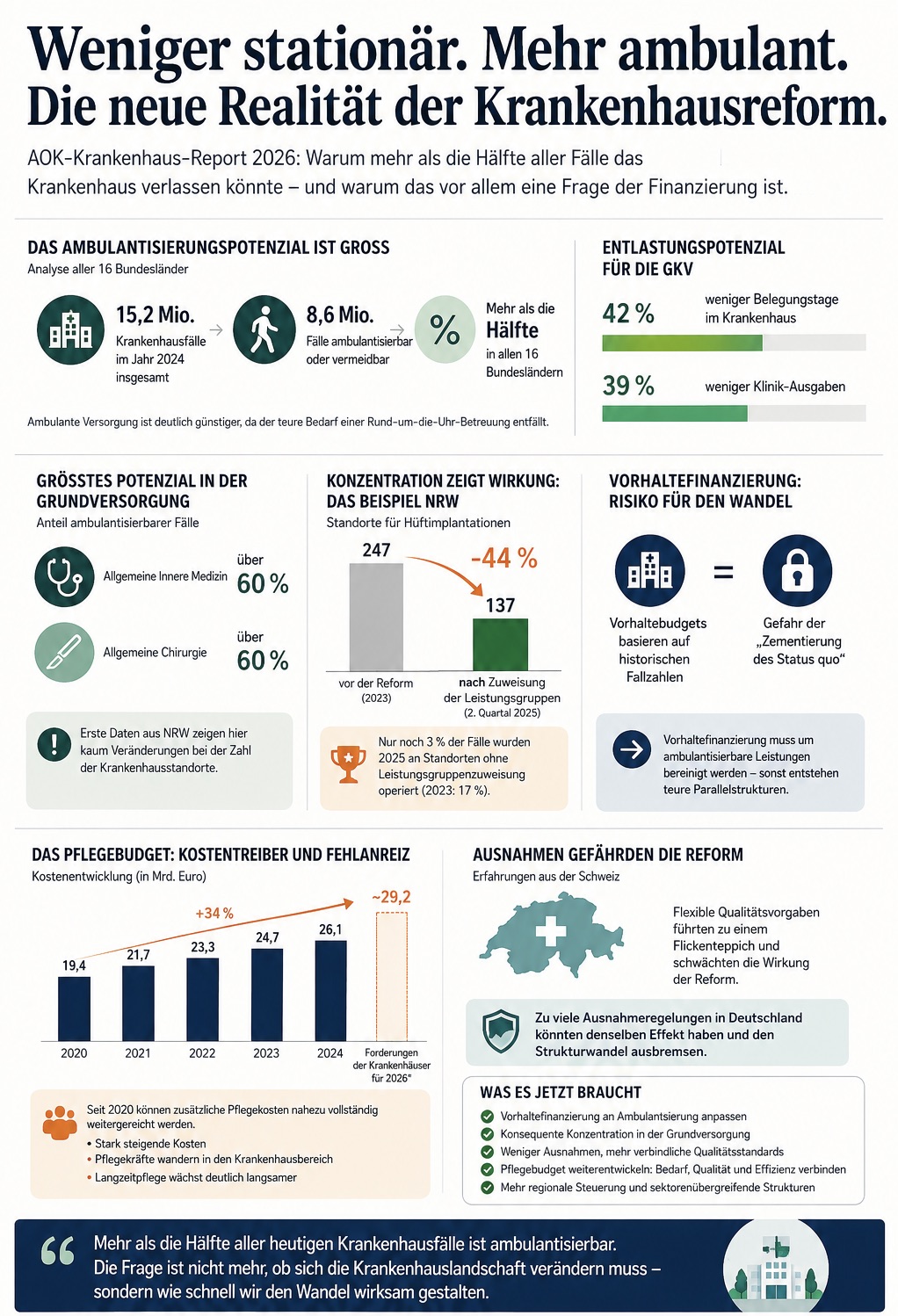
Besonders deutlich wird dieser Perspektivwechsel an der zentralen Aussage des Reports: Mehr als die Hälfte aller heutigen Krankenhausfälle könnten ambulant versorgt oder ganz vermieden werden. Damit wird stationäre Versorgung implizit vom Regelfall zur begründungspflichtigen Ausnahme. Genau darin liegt die eigentliche Sprengkraft des AOK-Reports.
Ambulantisierung als fiskalisches Entlastungsprogramm
Die Zahl selbst ist enorm: Von 15,2 Millionen Krankenhausfällen im Jahr 2024 gelten laut WIdO rund 8,6 Millionen Fälle als ambulantisierbar oder vermeidbar. Das entspreche 42 Prozent der Belegungstage und 39 Prozent der Krankenhausausgaben. Die AOK formuliert damit nicht nur ein medizinisches Modernisierungsprojekt, sondern ein fiskalisches Entlastungsprogramm für die gesetzliche Krankenversicherung.
Entscheidend ist dabei die ökonomische Mechanik hinter der Ambulantisierung. Ambulante Versorgung bedeutet nicht lediglich dieselbe Behandlung an einem anderen Ort. Sie verändert die gesamte Kostenstruktur des Systems. Stationäre Versorgung erzeugt hohe Fixkosten: Personal rund um die Uhr, Bettenvorhaltung, technische Infrastruktur, Notfallbereitschaften und komplexe Verwaltungsstrukturen. Ambulantisierung reduziert genau diese dauerhaften Vorhaltekosten. Deshalb spricht die AOK auffallend offen vom „teuren Bedarf einer Rund-um-die-Uhr-Betreuung“. Krankenhäuser erscheinen damit nicht länger ausschließlich als Teil öffentlicher Daseinsvorsorge, sondern zunehmend als kostenintensive Vorhaltesysteme.
Die Vorhaltefinanzierung stabilisiert den Status quo
Daraus ergibt sich ein grundlegender ordnungspolitischer Wandel. Jahrzehntelang legitimierte Vorhaltung die Existenz vieler Kliniken. Nun wird dieselbe Vorhaltung unter Effizienzgesichtspunkten problematisiert. Genau deshalb richtet sich die Kritik der AOK so stark gegen die geplante Vorhaltefinanzierung. Denn obwohl die Reform offiziell die Abhängigkeit von Fallzahlen reduzieren soll, orientiert sich die Finanzierung weiterhin an historischen Leistungsvolumina. Ökonomisch bedeutet das: Das System finanziert weiterhin stationäre Strukturen, die es gleichzeitig abbauen möchte.
Die AOK spricht deshalb von einer drohenden „Zementierung des Status quo“. Hinter dieser Formulierung steckt der zentrale Konflikt der Reform. Einerseits fordert die Politik mehr Ambulantisierung. Andererseits sollen Krankenhäuser weiterhin Vorhaltebudgets auf Basis bisheriger stationärer Fallzahlen erhalten. Damit entsteht die Gefahr kostspieliger Parallelstrukturen: ambulante Leistungen wachsen, während stationäre Kapazitäten finanziell abgesichert bleiben.
Genau an diesem Punkt verläuft die eigentliche Bruchlinie der Krankenhauspolitik. Die Politik versucht, Strukturabbau politisch weich abzufedern. Die Krankenkassen drängen dagegen auf reale Kapazitätsreduktionen. Dahinter steht ein fundamentaler Interessengegensatz. Für Länder und Kommunen sind Krankenhäuser regionale Infrastruktur, Arbeitgeber und politischer Stabilitätsfaktor. Für die Kassen sind sie zunehmend Kosten- und Effizienzthema.
NRW zeigt die neue Konzentrationslogik
Die Erfahrungen aus Nordrhein-Westfalen zeigen dabei, wie diese neue Logik praktisch funktioniert. Dort wurden Leistungsgruppen bereits vor der Bundesreform eingeführt. Die Folgen sind erheblich: Bei spezialisierten Eingriffen wie Hüftimplantationen oder Krebsoperationen kam es zu einer massiven Konzentration. Die Zahl der Standorte für Hüftimplantationen sank von 247 auf 137 Häuser. Damit wird sichtbar, was hinter dem Begriff „qualitätsorientierte Konzentration“ tatsächlich steht: eine aktive Marktbereinigung im stationären Bereich.
Die AOK legitimiert diese Entwicklung über Qualitätsargumente und den Kampf gegen sogenannte „Gelegenheitsversorgung“. Dahinter steckt jedoch eine tiefere strukturelle Veränderung. Kleine operative Einheiten verlieren zunehmend ihre Existenzberechtigung, sobald Mindestmengen, Spezialisierung und Personalknappheit zum zentralen Steuerungsmaßstab werden. Die klassische Vorstellung wohnortnaher Vollversorgung gerät dadurch unter Druck.
Interessant ist allerdings, wo die Reform bislang gerade nicht greift. Während Spezialbereiche konzentriert werden, bleiben die großen Leistungsgruppen der Grundversorgung nahezu unangetastet. Gerade dort liegen jedoch die größten Ambulantisierungspotenziale — etwa in der Allgemeinen Inneren Medizin oder der Allgemeinen Chirurgie. Der Report macht damit indirekt deutlich, dass die Reform bisher vor allem dort eingreift, wo politischer Widerstand begrenzt ist. Der eigentliche Strukturkonflikt um die breite Grundversorgung steht noch bevor.
Der Föderalismus wird zum Reformhemmnis
Hinzu kommt die Kritik an den zahlreichen Ausnahmeregelungen des Krankenhausreform-Anpassungsgesetzes. Die AOK verweist dabei bewusst auf die Erfahrungen aus der Schweiz. Dort hätten flexible Qualitätsvorgaben zu einem föderalen Flickenteppich geführt, weil Kantone politische Spielräume nutzten, um lokale Krankenhausstrukturen zu schützen. Genau diese Gefahr sieht die AOK nun auch in Deutschland: Länder könnten Qualitätsanforderungen aufweichen, um Standorte zu erhalten.
Damit richtet sich die Kritik letztlich gegen den Krankenhausföderalismus selbst. Denn die Länder befinden sich in einem strukturellen Interessenkonflikt: Sie planen Krankenhäuser, finanzieren sie teilweise mit und stehen zugleich unter regionalpolitischem Druck, Schließungen zu vermeiden. Aus Sicht der Kassen blockiert diese Struktur den notwendigen Konzentrationsprozess.
Das Pflegebudget verschärft die Fehlsteuerung
Besonders bemerkenswert ist zudem die Neubewertung des Pflegebudgets. Die AOK beschreibt es praktisch als Beispiel einer fehlgeleiteten Finanzierungslogik. Seit 2020 können Krankenhäuser zusätzliche Pflegekosten nahezu vollständig an die Kassen weiterreichen. Die Folge sei ein massiver Kostenanstieg von 19,4 Milliarden Euro im Jahr 2020 auf 26,1 Milliarden Euro im Jahr 2024 gewesen. Gleichzeitig habe sich das Wachstum des Pflegepersonals in der Langzeitpflege verlangsamt. Das bedeutet: Das Pflegebudget hat den Fachkräftemangel nicht gelöst, sondern Pflegekräfte in den besser finanzierten Krankenhaussektor gezogen.
Damit entsteht ein weiterer Systemkonflikt. Krankenhäuser konkurrieren zunehmend direkt mit Altenpflege und ambulanter Pflege um dieselben knappen Fachkräfte. Der Report beschreibt also nicht nur Finanzierungsprobleme, sondern eine sektorale Fehlallokation von Personalressourcen.
Die Krankenhauspolitik wechselt in den Knappheitsmodus
Genau darin liegt die eigentliche historische Bedeutung des Krankenhaus-Reports 2026. Die AOK argumentiert nicht mehr innerhalb eines expansiven Gesundheitsmodells, das von stetigem Leistungswachstum ausgeht. Der Report denkt Gesundheitsversorgung bereits unter Bedingungen struktureller Knappheit. Die leitende Frage lautet nicht mehr, wie Versorgung erweitert werden kann, sondern welche Form von Versorgung unter begrenzten personellen und finanziellen Ressourcen überhaupt noch gerechtfertigt werden kann.
Die Krankenhauspolitik tritt damit in eine neue Phase ein. Stationäre Versorgung gilt nicht länger automatisch als Ausdruck besserer Versorgung, sondern zunehmend als besonders teure Organisationsform medizinischer Leistungen. Und genau daraus entsteht die eigentliche politische Sprengkraft der Debatte: Wenn mehr als die Hälfte aller heutigen Krankenhausfälle prinzipiell ambulant behandelt werden könnte, wird sich langfristig nicht nur die Finanzierung verändern — sondern die gesellschaftliche Vorstellung davon, was ein Krankenhaus künftig sein soll.
Quelle: AOK-Bundesverband / WIdO, Krankenhaus-Report 2026
Themen:
LESEN SIE AUCH
Pflegebudget unter Druck – Eine empirische Zwischenbilanz
Gesundheitswesen vor dem Wendepunkt: Warum 2026 zum Schlüsseljahr werden könnte
Zusatzbeiträge zwischen Stabilität und drohender Erhöhung
Mehr Beitrag, weniger Steuerung – das stille Scheitern der Reform
Unsere Themen im Überblick
Themenwelt
Wirtschaft
Management
Recht
Finanzen
Assekuranz
Fusionspläne setzen Trend fort: Krankenkassenzahl dürfte weiter sinken
Bundesärztekammer: Streit um GKV-Finanzierung
R+V Infocenter: Schulzeit im Ausland – So sichern Eltern ihr Kind richtig ab
Gesundheitsreform 2026: Wenn Solidarität zur Zahlungsfrage wird
Die neue Ausgabe kostenlos im Kiosk
Werfen Sie einen Blick in die aktuelle Ausgabe und überzeugen Sie sich selbst vom ExpertenReport. Spannende Titelstories, fundierte Analysen und hochwertige Gestaltung – unser Magazin gibt es auch digital im Kiosk.